Estudio publicado en Nature revela cómo células madre reprogramadas regeneran conexiones neuronales.
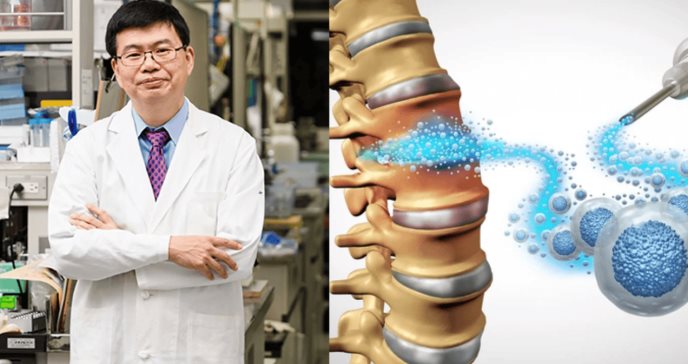
Investigadores de la Universidad de Keio en Tokio han logrado resultados extraordinarios en el tratamiento de lesiones medulares severas mediante el uso de células madre pluripotentes inducidas (iPSC).
El estudio, liderado por el destacado neurocientífico Dr. Hideyuki Okano, ha demostrado por primera vez la posibilidad de recuperar función motora en pacientes clasificados con lesión medular completa (nivel ASIA A), quienes habían perdido por completo la movilidad y sensibilidad por debajo del nivel de la lesión.
El ensayo clínico incluyó a cuatro pacientes masculinos con edades entre 30 y 60 años, todos con diagnóstico de lesión medular traumática completa. La intervención consistió en la administración directa en el sitio de la lesión de aproximadamente dos millones de células precursoras neurales derivadas de iPSC alogénicas, cultivadas bajo estrictos protocolos de calidad.
Para prevenir el rechazo del trasplante, los pacientes recibieron terapia inmunosupresora durante seis meses posteriores al procedimiento.
Los resultados, publicados en la prestigiosa revista Nature, superaron las expectativas más optimistas. Dos de los cuatro participantes mostraron mejorías funcionales significativas, destacando el caso de un paciente que evolucionó de ASIA A a ASIA D en la escala de evaluación neurológica.
Este logro se tradujo en la capacidad de mantenerse erguido sin asistencia, recuperar control voluntario de grupos musculares clave y alcanzar mayor independencia para actividades básicas. Las imágenes por resonancia magnética funcional revelaron evidencia de reorganización cortical y reconexión de circuitos neuronales, sugiriendo una verdadera regeneración del tejido nervioso dañado.
Los mecanismos detrás de este éxito terapéutico son múltiples y complejos. Por un lado, las células trasplantadas secretan factores neurotróficos como BDNF, GDNF y NGF, que protegen las neuronas residuales.
Además, se ha observado un proceso de remielinización gracias a la diferenciación de las iPSC en oligodendrocitos, células encargadas de producir la vaina de mielina que aísla las fibras nerviosas. Otro aspecto clave es la formación de una matriz extracelular que actúa como puente para el crecimiento axonal, junto con un efecto modulador sobre la respuesta inflamatoria local.
Entre las consideraciones clínicas más relevantes se encuentra la identificación de una ventana terapéutica óptima, que parece situarse dentro de las primeras cuatro semanas posteriores a la lesión.
Además, factores como la edad avanzada podrían limitar la eficacia del tratamiento, y se requiere seguimiento a largo plazo para descartar posibles complicaciones, como la formación de tumores.
Este avance tiene profundas implicaciones para el futuro de la medicina regenerativa. Establece las bases para el desarrollo de bancos de iPSC compatibles con diferentes perfiles de antígenos leucocitarios humanos (HLA), lo que facilitaría el acceso a este tipo de terapias.
Además, abre el camino para la optimización de protocolos de diferenciación celular y su posible combinación con otras estrategias terapéuticas, como la robótica asistida o la estimulación eléctrica.
El equipo japonés ya planea iniciar un ensayo clínico de fase II con 20 participantes, que incluirá evaluaciones más exhaustivas mediante escalas funcionales estandarizadas y técnicas avanzadas de neuroimagen.
Se estima que los resultados definitivos de esta investigación pionera podrían estar disponibles en un plazo de tres a cinco años, marcando potencialmente el inicio de una nueva era en el tratamiento de lesiones medulares y otras patologías neurodegenerativas consideradas hasta ahora irreversibles.