El absceso esplénico puede desarrollarse por vía hematógena, propagándose desde un foco infeccioso distante, o por extensión contigua, desde órganos adyacentes y espacios peritoneales.
Un hombre de 50 años acude al servicio de urgencias por un cuadro de dos días de evolución caracterizado por fiebre, con una temperatura máxima de 38,9 °C, y dolor persistente en el hipocondrio izquierdo.
Refiere que tres días antes recibió una fuerte patada en esa zona mientras jugaba al fútbol. Inicialmente, solo presentó dolor localizado, pero este empeoró progresivamente y se asoció a fiebre al día siguiente.
Niega haber tenido náuseas, vómitos, melenas o hematoquecia. Como antecedente médico relevante, toma esomeprazol de forma habitual por reflujo gastroesofágico. No ha tomado ningún fármaco para el dolor abdominal.
En el examen físico, el paciente presenta un peso de 80 kg y una estatura de 1,70 m. Sus constantes vitales muestran una temperatura oral de 39,1 °C, presión arterial de 130/80 mm Hg, frecuencia cardíaca regular de 95 latidos por minuto y frecuencia respiratoria de 14 respiraciones por minuto sin dificultad.
La exploración abdominal revela hipersensibilidad en el hipocondrio izquierdo acompañada de dolor y defensa localizada, pero sin signo de rebote ni rigidez. No se observa hipersensibilidad costovertebral. Los ruidos peristálticos son normales y no se palpan organomegalias. El tacto rectal no revela masas, y la prueba de sangre oculta en heces es negativa.
La analítica sanguínea muestra leucocitosis con desviación a la izquierda, lo que sugiere un proceso infeccioso. El resto de los parámetros de laboratorio están dentro de los límites normales. El análisis de orina muestra de 1 a 2 eritrocitos por campo de alta potencia y no se observan cilindros.
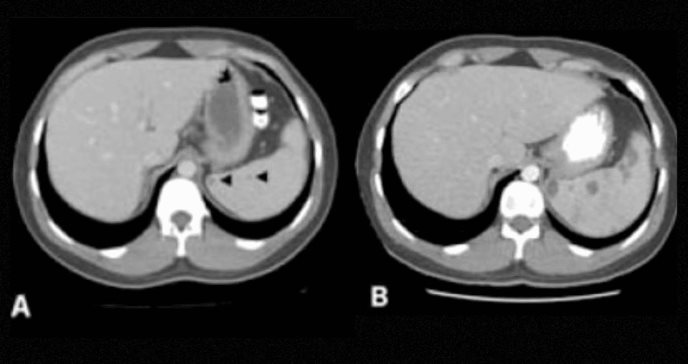
Se realiza una tomografía computarizada (TC) abdominal, donde se observa una lesión de baja densidad dentro del bazo, con múltiples áreas de densidad aérea, altamente sugestivas de un absceso esplénico con microorganismos formadores de gas.
El diagnóstico más probable es un absceso esplénico, una entidad clínica poco frecuente que requiere un alto índice de sospecha debido a su presentación inespecífica. En este caso (Anusuya Mokashi, et al), se consideró que la causa fue secundaria al traumatismo esplénico reciente.
El absceso esplénico puede desarrollarse por vía hematógena, propagándose desde un foco infeccioso distante, o por extensión contigua, desde órganos adyacentes y espacios peritoneales.
Las infecciones que pueden extenderse al bazo incluyen endocarditis infecciosa, fiebre tifoidea, paludismo, infección urinaria, osteomielitis, otitis media, neumonía, apendicitis e infección genitourinaria.
Las infecciones en zonas contiguas, como pancreatitis, adenocarcinoma pancreático, abscesos retroperitoneales o subfrénicos y diverticulitis, también pueden extenderse hasta afectar al bazo.
La flora polimicrobiana se observa en el 50% de los casos. Los abscesos esplénicos bacterianos suelen estar causados por Staphylococcus, Streptococcus, Enterococcus, Salmonella, Escherichia coli, Klebsiella, Proteus y Pseudomonas. Las infecciones por micobacterias y cándidas suelen darse en pacientes inmunodeprimidos.
En las zonas endémicas, Burkholderia pseudomallei es un agente etiológico frecuente. Los abscesos unifocales suelen estar relacionados con infecciones bacterianas, mientras que los abscesos miliares o multifocales suelen estar relacionados con infecciones fúngicas o micobacterianas.
La tríada clásica descrita para el absceso esplénico consiste en fiebre (90% de los casos), dolor en el cuadrante superior izquierdo (40% de los casos) y esplenomegalia (50% de los casos).
Cualquier dolor experimentado por el paciente puede referirse al hombro izquierdo si la pleura diafragmática está afectada (signo de Kehr). Puede haber dolor torácico pleurítico agravado por la tos o la espiración forzada (15% de los casos), así como hipersensibilidad costovertebral.
En la mayoría de los pacientes se observa leucocitosis con desviación a la izquierda. Los hemocultivos positivos apoyan el diagnóstico.
El diagnóstico por imagen desempeña un papel importante en la localización del foco infeccioso, la diferenciación del absceso de otras lesiones y la orientación del tratamiento. La ecografía es la modalidad de imagen inicial preferida porque tiene buena sensibilidad, está fácilmente disponible, no es invasiva y es portátil.
El aspecto ecográfico de los abscesos esplénicos comprende lesiones uniloculares, multiloculares, hipoecoicas y anecoicas, que pueden contener tabiques y restos internos. Los estudios Doppler a color pueden ayudar a diferenciar los abscesos de las neoplasias porque los abscesos suelen tener aspecto avascular. La tomografía computarizada se considera más precisa para realizar un diagnóstico definitivo, con una sensibilidad del 92% al 96%.
La antibioterapia empírica es el tratamiento inicial en todos los pacientes con absceso esplénico. En pacientes inmunodeficientes también debe considerarse la posibilidad de abscesos fúngicos y micobacterianos.
El tratamiento se cambia a antibióticos específicos una vez obtenidos los cultivos y los informes de sensibilidad. Aunque la esplenectomía se asocia a una tasa de mortalidad significativa y puede afectar al estado inmunitario del paciente, el drenaje quirúrgico y la esplenectomía han sido el tratamiento tradicional. Los procedimientos de aspiración y drenaje percutáneos guiados por ecografía y tomografía computarizada bajo protección con antibiótico tienen buenas tasas de éxito.
El periodo habitual de drenaje es de 7 a 14 días. Si la topografía y la naturaleza del absceso lo permiten, deben considerarse la aspiración y el drenaje percutáneos guiados por imagen bajo cobertura con antibiótico. La cirugía puede reservarse para los casos no susceptibles de drenaje percutáneo y para los casos en los que haya fracasado el drenaje con catéter.
El paciente de este caso mejoró tras tratamiento con antibióticos de amplio espectro, aspiración percutánea guiada por imagen y posterior colocación de un drenaje en el absceso. Los resultados del cultivo del aspirado mostraron Escherichia coli pansensible.
Se le cambió a un esquema de antibiótico más específico, y una ecografía de seguimiento mostró la resolución del absceso. Se le dio el alta con el drenaje colocado y antibióticos orales.