La paciente experimentó hipotensión durante la inducción de la anestesia y antes del inicio de la cirugía para tratar la acromegalia.
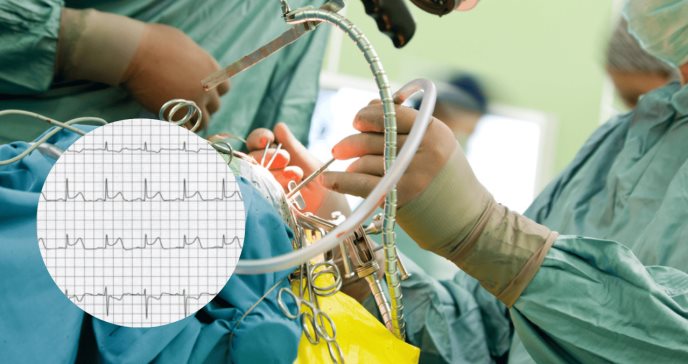
Una mujer de 59 años presentó síntomas de hipotensión y anomalías en el segmento ST del electrocardiograma después de recibir agentes anestésicos durante una cirugía en el hospital. Previamente, en una revisión médica de rutina en otro hospital, se observaron rasgos de acromegalia, por lo que la paciente fue remitida a la consulta de endocrinología.
En la clínica de endocrinología, se detectaron síntomas adicionales de acromegalia, como aumento de talla de calzado, engrosamiento de la voz, fatiga, cefaleas, artralgias, piel grasa y otros síntomas cutáneos.
Por lo anterior, se realizaron pruebas de imagen, incluyendo imágenes por resonancia magnética de la cabeza, que revelaron una glándula pituitaria de tamaño normal con un área de hipo realce bien circunscrita. Finalmente, el diagnóstico de acromegalia se confirmó y se recomendó una hipofisectomía microscópica transesfenoidal electiva.
Una hipofisectomía microscópica transesfenoidal es un procedimiento quirúrgico utilizado para extirpar un tumor benigno o maligno en la glándula pituitaria, que se encuentra en la base del cerebro.
Además de la acromegalia, la paciente tenía antecedentes médicos de hipertensión, prediabetes, obesidad, apnea obstructiva del sueño, síndrome de ovario poliquístico, artritis reumatoide, osteoartritis y escoliosis. Su actividad física se veía limitada por el dolor en las rodillas, y tomaba varios medicamentos para tratar sus condiciones de salud.
El electrocardiograma mostró ritmo sinusal con anomalías inespecíficas en el segmento ST y onda T, incluida una inversión de la onda T en la derivación III. Mientras que un ecocardiograma transtorácico reveló volumen y función ventricular izquierda y derecha normales, así como regurgitación mitral y tricuspídea leves.
Primera hipofisectomía transesfenoidal para tratar la acromegalia
Tres semanas antes, la paciente se sometió a una hipofisectomía transesfenoidal con una serie de medicamentos y anestesia. Durante la intubación, la saturación de oxígeno disminuyó momentáneamente, pero se normalizó rápidamente. Se realizaron infusiones de remifentanilo y fenilefrina, y el procedimiento continuó.
Después de la inducción de la anestesia, la presión arterial de la paciente disminuyó gradualmente, acompañada de elevaciones del segmento ST y cambios en la onda T en el monitoreo telemétrico. Se tomaron medidas para estabilizar la presión arterial y se interrumpió la intervención quirúrgica.
Allí se descubrió una estenosis moderada en la arteria coronaria y se inició tratamiento para el vasoespasmo coronario. A pesar de las complicaciones, se consideró continuar con la hipofisectomía transesfenoidal para tratar la acromegalia.
Posteriormente la paciente fue dada de alta tres días después del ingreso en la unidad de cuidados intensivos cardíacos.
Durante la hipofisectomía transesfenoidal, la paciente experimentó hipotensión en dos momentos: durante la inducción de la anestesia y antes del inicio de la cirugía. Se tomaron medidas para estabilizar la presión arterial. La cirugía se interrumpió temporalmente y la paciente fue trasladada a la unidad de cuidados intensivos cardíacos para una evaluación más detallada.
Complicaciones durante la segunda hipofisectomía transesfenoidal
Durante la segunda intervención, la paciente experimentó una brusca disminución de la presión arterial y elevaciones del segmento ST, lo que llevó a considerar diversas posibles causas, incluyendo insuficiencia suprarrenal, shock cardiogénico y anafilaxia.
Tras administrar epinefrina, se resolvieron las elevaciones del segmento ST y se sospechó el diagnóstico de síndrome de Kounis. Por lo tanto, se abortó la intervención y la paciente fue evaluada por alergia.
Mientras se realizaban pruebas cutáneas para determinar alergias a medicamentos, se inició un tratamiento para controlar la acromegalia y seis meses después, la paciente fue sometida a una hipofisectomía curando con éxito su trastorno.
Posible diagnóstico de síndrome de Kounis por medicamentos
Las complicaciones que la mujer presentó durante su primera intervención sugieren que podría haber padecido el síndrome de Kounis. Aunque las reacciones alérgicas pueden ser difíciles de diagnosticar en pacientes que no pueden comunicar síntomas durante la anestesia, lo que puede confundir el diagnóstico al considerar múltiples causas de hipotensión.
Cabe aclarar que no existe ninguna prueba específica para diagnosticar el síndrome de Kounis; este consiste en diagnóstico clínico basado en la identificación de los signos y síntomas de una reacción alérgica junto con los signos y síntomas del síndrome coronario agudo.
La mayoría de los pacientes con síndrome de Kounis presentan síntomas cutáneos, broncoespasmo o anafilaxia y su tratamiento representa un reto porque el objetivo es tratar la reacción alérgica y el síndrome coronario agudo simultáneamente.
En este caso, los médicos determinaron que los beneficios de la administración rápida de epinefrina para tratar la anafilaxia potencialmente letal superaban el riesgo de efectos cardiacos adversos en un paciente con síndrome coronario agudo que tenía enfermedad arterial coronaria no obstructiva.
Acceda al estudio aquí.