El péptido natriurético cerebral N-terminal (NT-proBNP) se encontraba marcadamente elevado (27.000 pg/ml), indicando sobrecarga cardíaca significativa.
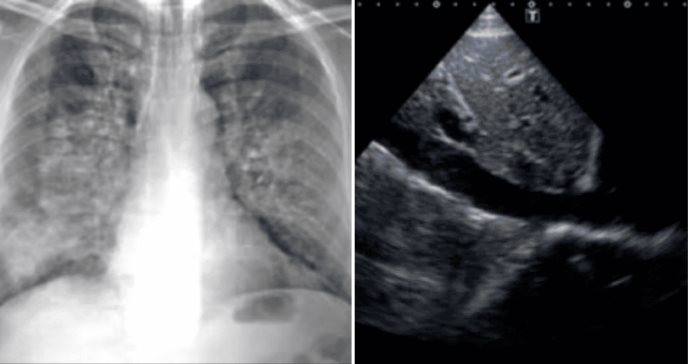
Se describe el caso de un varón de 72 años de edad con antecedentes de dislipidemia (tratado con atorvastatina 80 mg/día), hipertensión arterial (candesartán 8 mg/día), diabetes mellitus tipo 2 insulinodependiente (insulina glargina 10 UI/día, sitagliptina 50 mg/día y metformina 1000 mg/día) y enfermedad renal crónica estadio IV (en tratamiento con empagliflozina 10 mg/día). El paciente acudió al Servicio de Urgencias de su hospital de referencia tras 36 horas de evolución de disnea de reposo y ausencia de diuresis.
En el interrogatorio inicial, el paciente refirió que no había presentado vómitos, diarrea, hemorragias gastrointestinales ni ingesta reciente de contraste radiológico o fármacos potencialmente nefrotóxicos en los días previos. Mantenía sus tratamientos habituales de forma regular y negaba dolor torácico, fiebre o síntomas infecciosos. Debido a la anuria y a la sensación progresiva de dificultad respiratoria, se solicitó valoración urgente.
A su llegada, el paciente se encontraba hemodinámicamente estable: temperatura 36,1 °C, presión arterial 140/70 mm Hg, frecuencia cardiaca 70 lpm, frecuencia respiratoria 18 rpm y saturación de oxígeno del 91 % con aire ambiente. En la auscultación pulmonar se objetivaron crepitantes bibasales hasta el tercio medio, y en la inspección de miembros inferiores se evidenció edema pretibial bilateral con fóvea positiva.
No se identificaron hallazgos de hepatoesplenomegalia ni datos de insuficiencia hepática, y el resto de la exploración cardíaca y abdominal resultó dentro de la normalidad.
Tras la valoración clínica y analítica, se concluyó que el paciente presentaba una insuficiencia cardiaca congestiva reagudizada con empeoramiento agudo de la función renal sobre enfermedad renal crónica previa, correspondiendo a un síndrome cardiorrenal tipo 1.
La ausencia de factores precipitantes renales (déficit de volumen, nefrotoxinas, gastroenteritis) y la presencia de síntomas y signos de sobrecarga hídrica (edema, crepitantes, congestión radiológica y vena cava dilatada) apoyaron el diagnóstico de insuficiencia cardiaca aguda como causa desencadenante de la lesión renal.
Los autores (Morales Franco et al) señalan que durante las primeras 24 horas se observó aumento progresivo de la diuresis y ligera mejoría de la disnea, con disminución de los crepitantes en auscultación. Sin embargo, la creatinina plasmática persistió elevada, lo que obligó a mantener un equilibrio cuidadoso entre eliminación de líquidos y perfusión renal.
Después de 72 horas de tratamiento en la unidad de hospitalización, el paciente recuperó diuresis (alrededor de 800–1000 ml/día) y mostró mejoría gradual de la función renal (creatinina estable en torno a 3,5 mg/dl). La disnea desapareció casi por completo y los hallazgos radiológicos mejoraron.
Tras estabilizarse las constantes y lograr equilibrio hidroelectrolítico, se reintegraron progresivamente los fármacos crónicos en dosis ajustadas, y se programó seguimiento conjunto con cardiología y nefrología al alta.
Se enfatizó la importancia de restringir la ingesta de sal y líquidos, monitorizar el peso diario y acudir ante cualquier signo de descompensación. Asimismo, se recomendó reevaluación ecográfica de vena cava inferior en consultas ambulatorias para ajustar el régimen diurético en función de la volemia real.
El síndrome cardiorrenal engloba una serie de trastornos en los que la disfunción de corazón y riñón se influyen recíprocamente. Según la clasificación propuesta en 2008 por la Acute Dialysis Quality Initiative, el tipo 1 se caracteriza por disfunción cardiaca aguda que induce lesión renal aguda. En este paciente, la reagudización de la insuficiencia cardiaca precipita un deterioro rápido de la función renal, manifestado como anuria y aumento de marcadores de daño glomerular.
El reto principal en la práctica clínica reside en equilibrar la necesidad de diuresis para aliviar la congestión pulmonar y periférica y, al mismo tiempo, proteger la perfusión renal. En muchos pacientes con insuficiencia cardiaca avanzada y enfermedad renal crónica, el uso indiscriminado de diuréticos puede agravar aún más la función renal. Por ello, la evaluación multimodal —que integra datos clínicos, analíticos y de imagen— es esencial para ajustar el tratamiento de manera individualizada.