Una mordedura aparentemente menor de perro desencadenó en menos de 48 horas una sepsis grave con shock refractario, síndrome de dificultad respiratoria aguda y fallo multiorgánico. El paciente tenía un bazo reducido y signos de hipoesplenismo funcional.
Un hombre de 61 años con antecedentes de hipertensión arterial en tratamiento con amlodipino (5 mg diarios) acudió al servicio de urgencias tras ser mordido en el dedo índice de la mano derecha por su perro mascota.
El paciente refería haber sido mordido por el mismo animal en múltiples ocasiones previas sin complicaciones, por lo que nunca había buscado atención médica. En esta ocasión, tras la mordedura, no realizó irrigación de la herida y continuó cocinando inmediatamente.
Al día siguiente, comenzó a experimentar odinofagia y escalofríos intensos. Para el segundo día, presentó fiebre, dolor generalizado en extremidades, lumbalgia y vómitos, por lo que fue trasladado al departamento de emergencias en ambulancia.
A su llegada, el paciente se encontraba alerta y orientado, con una puntuación de 15 en la Escala de Coma de Glasgow. Los signos vitales mostraban temperatura de 37.5°C, frecuencia respiratoria de 30 respiraciones por minuto, frecuencia cardíaca de 98 latidos por minuto, presión arterial de 117/79 mmHg y saturación de oxígeno del 96% respirando aire ambiente.
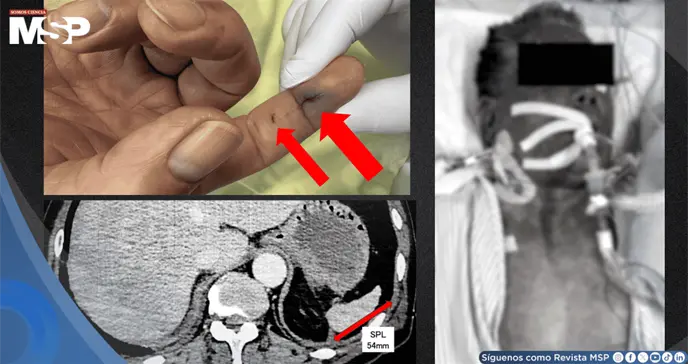
La auscultación pulmonar no revelaba hallazgos patológicos. En el dedo índice derecho se observaron dos heridas punzantes cerca de la articulación interfalángica distal, con eritema leve y edema, aunque sin presencia de drenaje purulento. Las lesiones cutáneas purpúricas eran mínimas en el momento de la presentación, pero se expandieron rápidamente durante la reanimación.
Los análisis iniciales demostraron leucopenia con un recuento de glóbulos blancos de 1,100/µL, proteína C reactiva elevada en 13.66 mg/dL y procalcitonina marcadamente elevada en 83.05 ng/mL. La tomografía computarizada de tórax reveló un aumento de las marcas vasculares pulmonares, mientras que la tomografía abdominal no identificó una fuente focal de infección.
Sin embargo, este estudio evidenció un bazo notablemente pequeño, con un diámetro máximo aproximado de 54 mm, cuando el rango normal en adultos oscila entre 90 y 120 mm. Un frotis de sangre periférica reveló neutrófilos que contenían bacilos Gramnegativos fagocitados, lo que elevó la sospecha de infección por especies de Capnocytophaga, dado el antecedente de mordedura de perro.
El paciente inicialmente se mantenía conversante, pero en el plazo de una hora desde su llegada desarrolló un rápido deterioro con insuficiencia respiratoria e hipotensión.
Fue intubado y conectado a ventilación mecánica con una fracción inspirada de oxígeno de 1.0, pero su relación PaO2/FiO2 descendió abruptamente a 98.7 en las primeras ocho horas, indicando la presencia de síndrome de dificultad respiratoria aguda severo. Las lesiones purpúricas se expandieron rápidamente en las extremidades, reforzando la sospecha de púrpura fulminante.
Ante la presentación hiperaguda de shock séptico indiferenciado con púrpura de rápida progresión, se inició de inmediato un régimen antimicrobiano empírico de espectro ultradirigido con meropenem, clindamicina y azitromicina por vía intravenosa.
El meropenem fue seleccionado por su amplia cobertura contra Gramnegativos y anaerobios. Se añadió clindamicina por sus potenciales efectos supresores de toxinas en el contexto de sospecha de infección fulminante de tejidos blandos o shock mediado por toxinas, mientras que la azitromicina se incluyó para garantizar la cobertura de patógenos atípicos.
El shock permaneció refractario con acidosis metabólica progresiva y anuria, por lo que se inició terapia de reemplazo renal continua y hemoperfusión con polimixina B.
A pesar del soporte máximo, el paciente desarrolló un colapso metabólico profundo, evidenciado por hipoglucemia extrema de 9 mg/dL a las ocho horas y un aumento incontrolable de los niveles de lactato que alcanzaron 28.5 mmol/L a las 24 horas. El paciente falleció por shock progresivo y fallo multiorgánico al tercer día de hospitalización.
Los hemocultivos revelaron crecimiento de Capnocytophaga canimorsus cinco días después del fallecimiento del paciente. Mediante reacción en cadena de la polimerasa realizada en el Instituto Nacional de Enfermedades Infecciosas de Japón, se identificó el serovar capsular D.
La autopsia demostró hallazgos consistentes con sepsis severa y coagulación intravascular diseminada, incluyendo microtrombos en el miocardio y los glomérulos renales. Se observaron cuerpos de Howell-Jolly en el frotis de sangre periférica, lo que sugirió la presencia de un hipoesplenismo funcional no reconocido previamente, secundario a la atrofia esplénica observada en la tomografía computarizada.
Este caso ilustra aspectos clínicos fundamentales sobre la sepsis fulminante por Capnocytophaga canimorsus. En primer lugar, la infección puede ser rápidamente mortal. En este paciente, los síntomas sistémicos se desarrollaron dentro de las 48 horas posteriores a una mordedura menor, y progresó a insuficiencia respiratoria y shock refractario en una hora desde su llegada al hospital. Este ritmo de evolución es característico de la sepsis fulminante por C. canimorsus y exige una terapia empírica inmediata.
En segundo lugar, el huésped presentaba una predisposición no reconocida: atrofia esplénica. Aunque inicialmente se consideró inmunocompetente, la tomografía computarizada del paciente reveló un bazo significativamente pequeño y los frotis de sangre periférica mostraron cuerpos de Howell-Jolly.
Dado que el bazo es central para la opsonización y eliminación de microorganismos encapsulados, esta atrofia anatómica y el consiguiente hipoesplenismo funcional probablemente aumentaron la susceptibilidad a patógenos y contribuyeron a manifestaciones como la sospecha de púrpura fulminante. La disfunción esplénica puede no ser clínicamente aparente antes de infecciones catastróficas como esta.
Desde el punto de vista diagnóstico, y según los autores Tanimoto H, Dote H, Shinozaki H, et al., los hallazgos del frotis de sangre periférica pueden proporcionar pistas tempranas. Las pruebas moleculares como la PCR del ARNr 16S pueden considerarse cuando los cultivos permanecen negativos.
En cuanto al tratamiento, los antibióticos empíricos tempranos y el cuidado de soporte agresivo basado en guías internacionales son críticos. En el entorno de emergencias, dada la presentación hiperaguda de shock séptico indiferenciado y púrpura rápidamente progresiva, se inició un régimen empírico de espectro ultradirigido.
El meropenem proporcionó una amplia cobertura para Gramnegativos y anaerobios, incluyendo especies de Capnocytophaga. Siguiendo las guías para infecciones de piel y tejidos blandos, se añadió clindamicina específicamente por sus efectos supresores de toxinas para cubrir posible síndrome de shock tóxico o fascitis necrotizante. Además, se incluyó azitromicina para cubrir patógenos respiratorios atípicos dada la aparición precipitada de síndrome de dificultad respiratoria aguda severo.