El melanoma lentiginoso acral es una variante agresiva y difícil de reconocer, sobre todo en personas con diabetes de larga duración, lo que incrementa el riesgo de diagnóstico tardío.
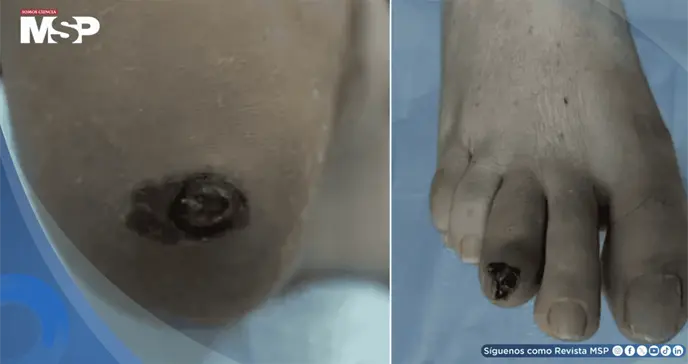
Se presentan dos casos clínicos de pacientes con diabetes mellitus tipo 2 que desarrollaron un melanoma maligno plantar que inicialmente se confundió con una úlcera diabética.
El primer caso corresponde a una mujer de 70 años con antecedentes de diabetes e hipertensión, quien fue evaluada por una úlcera persistente de seis meses de evolución en el talón derecho.
A pesar de un manejo estándar riguroso que incluía control glucémico, desbridamiento y terapia antibiótica, la lesión no mostró mejoría. La aparición de una línea negra en forma de media luna en la úlcera motivó la realización de una biopsia, la cual confirmó el diagnóstico de melanoma maligno.
El análisis inmunohistoquímico fue positivo para marcadores específicos como Melan-A y HMB45. Tras el diagnóstico, la paciente fue sometida a una escisión quirúrgica amplia y biopsia del ganglio centinela, que resultaron con márgenes libres y sin metástasis ganglionares. Su evolución posterior fue favorable, con seguimiento regular sin evidencia de recidiva.
El segundo caso involucró a una mujer de 66 años con diabetes, enfermedad renal crónica e hipertensión, quien presentaba una herida crónica de dos meses en el tercer dedo del pie derecho. Al igual que en el primer caso, el tratamiento convencional para una úlcera diabética fracasó, y la lesión progresó oscureciéndose.
El estudio histopatológico de la biopsia reveló la presencia de un melanoma maligno, con marcadores positivos como S-100, Melan-A y HMB45. A diferencia del caso anterior, en esta paciente se identificó metástasis en los ganglios linfáticos mediante ecografía Doppler color.
Se procedió con una resección radical del tumor y disección ganglionar, y tras la intervención, la paciente ha mantenido un seguimiento estrecho sin recurrencia detectada hasta el momento.
El diagnóstico diferencial entre una úlcera diabética crónica y un melanoma maligno plantar, especialmente el subtipo conocido como melanoma lentiginoso acral (ALM), representa una dificultad clínica considerable.
El pie diabético, definido por la presencia de infección, ulceración o destrucción tisular en pacientes con diabetes, es una complicación frecuente cuyo manejo suele centrarse en el control metabólico y local de la herida. Sin embargo, cuando una lesión no responde al tratamiento adecuado o presenta características atípicas, debe sospecharse una patología subyacente diferente.
El melanoma lentiginoso acral es una variante poco común pero particularmente agresiva de cáncer de piel que se localiza en áreas como las plantas de los pies. Su presentación clínica suele ser engañosa, ya que a menudo carece de los signos clásicos del melanoma (asimetría, bordes irregulares, coloración heterogénea y diámetro mayor de 6 mm).
Esta falta de rasgos distintivos, sumada a la localización en una zona poco visible y a la alta prevalencia de úlceras en pacientes diabéticos, contribuye a que el diagnóstico se retrase, con el consiguiente impacto negativo en el pronóstico.
Un aspecto epidemiológico relevante observado en la literatura es que una proporción significativa de pacientes con diabetes y melanoma plantar tienen un historial de diabetes de larga duración, frecuentemente superior a una década.
Existen hipótesis biológicas que sugieren un vínculo potencial entre la hiperinsulinemia crónica, común en la diabetes tipo 2 y asociada al uso de insulina exógena en dosis elevadas y un mayor riesgo de desarrollo neoplásico, aunque esta asociación requiere de mayor investigación para ser confirmada.
Ahora bien, según los autores, Huang, B.-L., Tan, M., Li, M.-L., Teng, Y.-Y., Zhou, M., & Wang, M. (2025), dada la posibilidad de enmascaramiento del melanoma maligno como una lesión diabética, se recomienda un alto índice de sospecha en determinados escenarios clínicos. La biopsia patológica temprana debe considerarse ante úlceras diabéticas que no cicatrizan a pesar de un control glucémico óptimo y un manejo local apropiado.
Asimismo, es prudente realizar una biopsia cuando las lesiones aparecen en ausencia de los factores de riesgo típicos para el pie diabético, como neuropatía periférica significativa o enfermedad vascular, o cuando presentan características atípicas como cambios pigmentarios inusuales o un patrón de crecimiento sospechoso.
En conclusión, estos dos casos subrayan la importancia de considerar el melanoma maligno en el diagnóstico diferencial de las úlceras plantares crónicas en pacientes con diabetes. La similitud en la presentación clínica inicial puede conducir a un diagnóstico erróneo y a un retraso terapéutico con graves consecuencias.
Por lo tanto, una evaluación meticulosa y una baja tolerancia para la realización de biopsias en lesiones atípicas o refractarias son esenciales para lograr un diagnóstico precoz, optimizar el tratamiento y, en última instancia, mejorar la supervivencia y la calidad de vida de los pacientes.