Se observaron linfocitos, células plasmáticas, neutrófilos, eosinófilos y perivasculitis granulomatosa a través de un examen histológico.
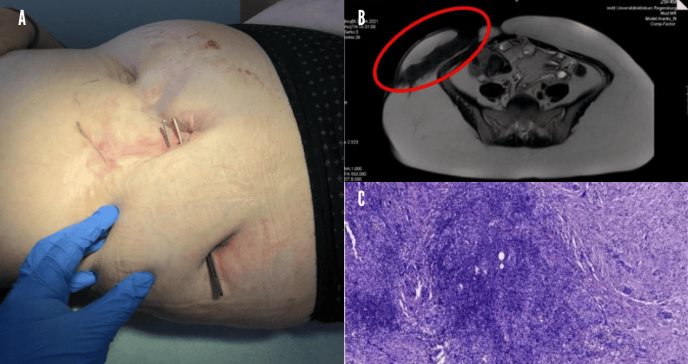
Una mujer de 29 años se presentó en el departamento de dermatología del centro médico con fístulas abdominales pronunciadas de terminación ciega. El primer contacto con la paciente ocurrió un año antes, cuando acudió a urgencias con múltiples abscesos recurrentes en la piel abdominal, que aparecieron tras una picadura de garrapata.
Entre enero de 2019 y julio de 2020, se realizaron múltiples incisiones de los abscesos, acompañadas de tratamiento antibiótico. Sin embargo, la curación completa no se logró y las cavidades de los abscesos se expandieron, formando un sistema de fístulas conectadas.
Al acudir a dermatología en 2020, las fístulas mostraban inflamación activa con secreción y tenían casi 2 cm de diámetro. También se detectó una fístula subcutánea de terminación ciega en el muslo, con inflamación activa y secreción.
El examen histológico reveló un infiltrado granulomatoso con histiocitos y células gigantes multinucleares, formando granulomas. Se observaron linfocitos, células plasmáticas, neutrófilos, eosinófilos y perivasculitis granulomatosa. Tras descartar enfermedades granulomatosas como sarcoidosis, tuberculosis e inmunodeficiencias, se confirmó el diagnóstico de enfermedad de Crohn metastásica.
Para investigar la afectación intestinal, se realizaron resonancia magnética abdominal, gastroscopia y colonoscopia. Sin embargo, estos exámenes no revelaron ninguna afectación gastrointestinal y los niveles de calprotectina fecal eran normales. No había antecedentes de enfermedad inflamatoria intestinal en la familia de la paciente.
La terapia antibiótica no había sido efectiva en el pasado, pero la paciente respondió bien a la prednisolona. Como tratamiento de mantenimiento para la enfermedad de Crohn metastásica, se inició infliximab a una dosis de 5 mg/kg. La paciente mostró una buena respuesta, cesando la secreción de líquido por las fístulas. No obstante, tras la décima dosis en octubre de 2021, sufrió una reacción alérgica con disnea y erupción cutánea, obligando a interrumpir el tratamiento.
En noviembre de 2021, fue remitida al departamento de Gastroenterología para evaluar otras opciones de tratamiento, ya que había desarrollado diarrea y dolor abdominal. La resonancia magnética reveló ileítis leve que no pudo validarse mediante colonoscopia.
En diciembre de 2021 se cambió el tratamiento a adalimumab, al que la paciente no respondió. En su lugar, se desarrolló un nuevo ostium fistuloso.
En mayo de 2022, se inició tratamiento con ustekinumab, a pesar de la falta de evidencia para su uso en la enfermedad de Crohn metastásica. Se administró una dosis inicial de 390 mg por vía intravenosa, seguida de 90 mg por vía subcutánea cada 8 semanas. La paciente respondió bien, disminuyendo la inflamación en pocas semanas, aunque las fístulas persistieron con secreción reducida.
En junio de 2022, la fístula subcutánea del muslo se trató con éxito mediante cirugía tras resolverse la inflamación activa. En abril de 2023, la fístula abdominal no mostró inflamación remanente, por lo que se realizó una escisión completa.
En la última visita en agosto de 2023, no se detectaron nuevas fístulas ni abscesos, pero se continuó con ustekinumab debido a la complicada historia clínica. Se obtuvo el consentimiento informado por escrito de la paciente para la publicación de sus datos clínicos e imágenes.
Se trata de una enfermedad rara que afecta, principalmente, a pacientes diagnosticados de enfermedades inflamatorias intestinales (EII). En raras ocasiones, las manifestaciones cutáneas preceden a la afectación gastrointestinal.
Es más frecuente en la región genital, pero también puede afectar a cualquier otra parte del cuerpo. Las lesiones se presentan como placas, úlceras, fisuras o pápulas y, en raras ocasiones, como fístulas.
Mientras que las manifestaciones extraintestinales como el pioderma gangrenosum y el eritema nodoso representan fenómenos inmunológicos distintos, la enfermedad de Crohn metastásica presenta los mismos hallazgos histológicos que la enfermedad de Crohn intestinal, pero en otras localizaciones orgánicas.
Según los autores, para confirmar el diagnóstico de enfermedad de Crohn metastásica, deben excluirse otras causas de trastornos granulomatosos, especialmente sarcoidosis cutánea, tuberculosis, sífilis, infecciones por micobacterias, actinomicosis, infecciones fúngicas profundas, linfogranuloma venéreo y granuloma inguinal.
También hay que descartar lesiones cutáneas no granulomatosas como la hidradenitis supurativa, el pioderma gangrenoso, el impétigo, el eritema nodoso, la dermatitis facticia por inyección facticia de sustancias extrañas, la esquistosomiasis, el linfedema crónico por obstrucción, la erisipela, la celulitis crónica y la reacción a cuerpo extraño.
Acceda al caso completo aquí.